La disbiosis intestinal es un desequilibrio en la comunidad de microorganismos que habitan el intestino, un ecosistema conocido como microbiota intestinal. Este conjunto de bacterias, levaduras y hongos participa en la digestión, regula el sistema inmunitario, produce vitaminas y ejerce una función protectora frente a la inflamación.
Cuando la microbiota pierde su equilibrio —por una dieta inadecuada, estrés, infecciones o uso de determinados fármacos—, aparece la disbiosis intestinal, que altera la integridad de la mucosa intestinal y genera inflamación sistémica de bajo grado. Este fenómeno tiene implicaciones directas en múltiples sistemas del organismo, incluido el tejido conjuntivo.
En Clínica Simarro, comprendemos que la disbiosis intestinal no es un problema digestivo aislado, sino una alteración con repercusión global. Por eso, nuestros planes médicos y nutricionales se orientan a restaurar la salud intestinal para reducir la inflamación de base y mejorar la calidad de vida de nuestros pacientes.
La secuencia fisiopatológica: del intestino a la inflamación crónica
Cuando se produce disbiosis, las bacterias beneficiosas disminuyen y proliferan cepas proinflamatorias. Esto deteriora la mucosa intestinal y genera hiperpermeabilidad intestinal, un estado en el que fragmentos bacterianos y toxinas atraviesan la pared intestinal y llegan al torrente sanguíneo.
El sistema inmunitario reacciona ante esta entrada constante de antígenos, activando un proceso de subinflamación crónica sistémica: una inflamación de bajo grado, persistente y silenciosa que mantiene al organismo en un estado de alerta metabólica.
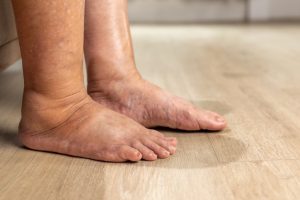
Esta subinflamación crónica es el eje central que agrava muchas manifestaciones del lipedema, como el dolor, la retención de líquidos, la congestión linfática o la fatiga.
Intolerancias alimentarias y defensa mucosa: el papel de la inmunoglobulina A
En muchas mujeres con disbiosis intestinal, intolerancias leves o moderadas —especialmente al gluten o a la lactosa— pueden intensificar el daño de la mucosa intestinal. Estos alimentos irritan el epitelio y alteran la secreción del moco intestinal, que es la primera línea de defensa frente a las bacterias patógenas.
Este moco contiene altas concentraciones de inmunoglobulina A (IgA), un anticuerpo que neutraliza microorganismos y toxinas, impidiendo que atraviesen la pared intestinal.
Cuando el moco se vuelve más delgado o se reduce su producción, la protección frente a patógenos disminuye y el riesgo de permeabilidad intestinal aumenta.
Por ello, identificar y corregir estas intolerancias es una parte esencial del tratamiento, ya que una mucosa íntegra y bien protegida es la base de una microbiota estable.
Disbiosis intestinal y lipedema: causas distintas, conexión funcional
En el lipedema, el origen del problema no se encuentra en el intestino, sino en un daño congénito del tejido conjuntivo, que afecta a la matriz extracelular, los capilares y los ligamentos.
Este daño estructural explica la hiperlaxitud ligamentosa presente en todas las pacientes con lipedema, así como la fragilidad vascular y la tendencia a la congestión linfática.
La hiperpermeabilidad intestinal no causa la hiperlaxitud, pero sí agrava sus consecuencias, al mantener al organismo en un estado inflamatorio crónico que debilita aún más el tejido conjuntivo y acelera la evolución de los síntomas.
En definitiva:
- El daño congénito del tejido conjuntivo es la causa estructural del lipedema y la hiperlaxitud.
- La disbiosis intestinal y la hiperpermeabilidad son los factores que mantienen activa la inflamación sistémica, amplificando la sintomatología y la fatiga.
Qué comer en la disbiosis intestinal dieta
- Fermentados y probióticos naturales: Kéfir, yogur natural sin azúcares, chucrut, kimchi o tempeh aportan microorganismos vivos que ayudan a repoblar la flora intestinal.
- Fibra prebiótica: alimento para las bacterias buenas: Ajo, cebolla, puerros, espárragos, avena o plátano verde aportan fibra prebiótica, que alimenta las bacterias beneficiosas y estimula la producción de butirato, un compuesto que refuerza la barrera intestinal.
- Polifenoles y antioxidantes: Cacao puro, té verde, frutas del bosque y verduras de hoja verde contienen polifenoles que modulan la microbiota y reducen la inflamación intestinal y sistémica.
- Proteínas y grasas saludables: Incluir proteínas magras y grasas de calidad (aceite de oliva virgen extra, aguacate, frutos secos) ayuda a mantener la integridad celular y reducir la inflamación.
Qué evitar para reducir la disbiosis
- Azúcares y ultraprocesados: alimentan bacterias proinflamatorias y aumentan la permeabilidad intestinal.
- Grasas industriales y aditivos: dañan la mucosa intestinal y alteran la microbiota.
- Alcohol y cafeína en exceso: irritan el epitelio intestinal.
- Caseína y gluten (en personas sensibles): pueden agravar la inflamación intestinal y reducir la producción de moco protector.
Si sufres hinchazón, digestiones lentas, fatiga o inflamación persistente, puede que tu intestino esté desequilibrado. Recuperar su integridad es el primer paso para mejorar tu salud global. ¡Contacta con nosotros para una evaluación médica especializada!