El lipedema es una enfermedad crónica, inflamatoria y progresiva, que produce hipertrofia (aumento del volumen) e hiperplasia (aumento del número) de las células grasas (los adipocitos) del tejido adiposo superficial, produciendo un daño neuropático, linfático y vascular.
Esta patología se da casi exclusivamente en mujeres, teniendo una prevalencia de entre el 10% y el 18% según diversos estudios.
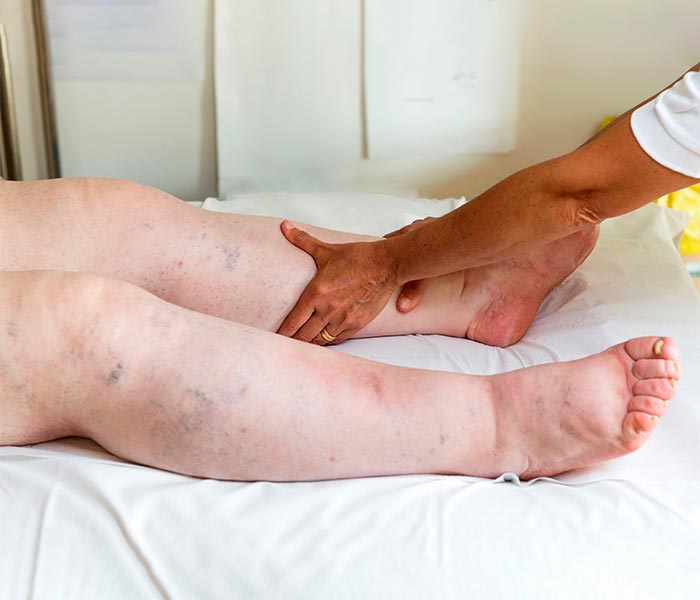
En sus inicios, afecta a las extremidades inferiores del cuerpo (piernas) produciendo un aumento del volumen, pudiendo extenderse más tarde a los brazos y al resto del cuerpo. En muchas ocasiones, el lipedema puede ser doloroso.
Es característico de esta enfermedad la nula o escasa respuesta a dietas o ejercicios, produciéndose habitualmente una desproporción entre la zona superior e inferior del cuerpo.
Otros síntomas que pueden aparecer son el dolor y la sensación de cansancio e hinchazón en las piernas, pudiendo intensificarse con el calor y la menstruación.
Durante muchos años, el lipedema se ha diagnosticado erróneamente como obesidad, linfedema, celulitis (su nombre correcto es cellulite según la OMS) o alteraciones de la circulación venosa. Fue en 2018, cuando la Organización Mundial de la Salud (OMS) lo reconoció como enfermedad bajo el epígrafe EF02.2. “Algunos trastornos no inflamatorios del panículo adiposo”. No obstante, en la actualidad se cree que si es una enfermedad inflamatoria.
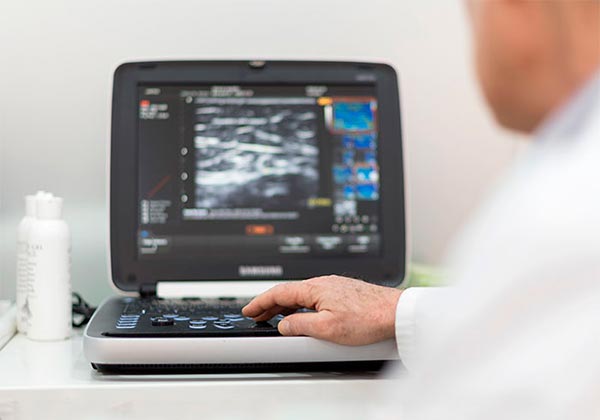
A fecha actual, el diagnóstico del lipedema se realiza exclusivamente por observación clínica. No existen pruebas que hayan recibido validación científica.
En muchas ocasiones, su diagnóstico se realiza por exclusión. Es decir, se realizan determinadas pruebas con el fin de descartar otras patologías tales como problemas circulatorios (mediante ecodoppler) o problemas linfáticos (a través de una linfogammagrafía) entre otros. Tampoco existen pruebas analíticas de sangre que nos permitan confirmar el diagnóstico en el tratamiento del lipedema.
Por otro lado, y como parte del diagnóstico, sería preciso poder evaluar si el seguimiento de una dieta correcta permite obtener una respuesta en las zonas afectadas.
Tras muchos años de estudio e investigación, en el Instituto del Lipedema hemos desarrollado técnicas y protocolos pioneros que nos permiten diagnosticar el lipedema incluso en sus fases más tempranas, siendo capaces de distinguirlo de otras patologías tales como la obesidad o el linfedema, entre otras.
Nuestro diagnóstico en el tratamiento del lipedema, abarca la realización de múltiples test clínicos, así como diversos estudios y pruebas para confirmar o descartar la presencia de la patología.
* Las pruebas diagnósticas tienen una duración aproximada de dos horas.




La duración del tratamiento dependerá del número de sesiones a realizar en función del estado del paciente y el criterio médico del facultativo.

Terapia físico vascular (BEMER)
Combinamos la Lipomesoplastia y el tratamiento nutricional con la realización de una terapia físico vascular (BEMER) enfocada a la mejora de la microcirculación.
Mediante esta terapia, se consigue activar la circulación de los vasos sanguíneos más pequeños, a través de ondas electromagnéticas. Con ello, se produce una mejora en la circulación arterial, venosa y linfática.
Esta terapia nos permite, por lo tanto, mitigar parcialmente los efectos derivados del daño que produce el lipedema en la circulación linfática y venosa.

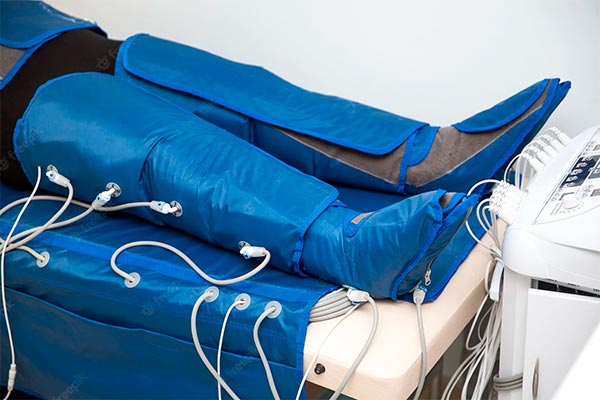
Presoterapia
La presoterapia es una técnica compresiva (compresión neumática intermitente) en la que se consigue mejorar el drenaje linfático y el retorno venoso a través del uso de un compresor secuencial hinchable (desde los pies hasta el abdomen), con una presión definida y durante un tiempo determinado.
El lipedema no solo conlleva daños linfáticos (en los cuales el drenaje linfático manual es muy efectivo), también existen daños venosos y congestión venosa en las zonas musculares, especialmente en la parte baja de la pantorrilla. En estos casos, en los cuales el drenaje linfático manual no llega a ser del todo efectivo, es aconsejable el uso de presoterapia, valorándose previamente por ecografía.


El programa de mantenimiento médico-nutricional a corto, medio y largo plazo, dirigido por nuestro equipo de dietistas-nutricionistas en colaboración con nuestro equipo médico, tiene por objetivo controlar la evolución del paciente tras terminar el tratamiento con Lipomesoplastia y planes nutricionales, y acompañarle en esta adaptación a un nuevo estilo de alimentación.
El uso de dietas restrictivas o carenciales, ha de estar limitado en el tiempo y lo que se persigue es poner en valor un nuevo estilo de alimentación variado, equilibrado y adaptado a las circunstancias individuales de cada paciente. Nuestra prioridad consistirá en proporcionar a nuestros pacientes las claves para adaptarse a este nuevo estilo de vida, mediante el uso de diversas herramientas médico-nutricionales, con el objetivo de prolongar en el tiempo las mejorías obtenidas, hasta que el paciente pueda mantenerlas por sí mismo, evitando con ello el progreso del lipedema.
Partiremos de una entrevista alimentaria inicial, donde analizaremos conjuntamente el patrón de alimentación y diseñaremos menús personalizados en base a gustos, aversiones, hábitos y posibles patologías, entre otros.
La pérdida de peso y volumen, continuará en esta fase durante los primeros meses si se siguen las indicaciones que se le indican en cuanto a su alimentación, evitando con ello un posible síndrome de rebote.


Los grupos de apoyo son un vehículo de cambio, ya que el compromiso que se adquiere es mayor de cara a alcanzar las metas y cambios en el estilo de vida.
En el Instituto del Lipedema, apostamos por los grupos de apoyo, con el objetivo de romper la sensación de aislamiento, compartir vivencias y beneficiarse de las experiencias de otras personas desde el respeto, la escucha activa y la aceptación.



De acuerdo con el médico francés Michel Pistor (el inventor de la mesoterapia) y como recoge Ignacio Ordiz en su manual de mesoterapia, la mesoterapia se guía por los principios de “poco, pocas veces, en el lugar adecuado”. El mismo Dr. Ordiz, autoridad española en mesoterapia, refiere en otra entrevista que la mesoterapia comprende “pequeños pinchazos a menos de 2 mm de profundidad”.
Es decir, el Dr. Pistor dijo que había que inyectar poca cantidad de medicamento y pocas veces. Además, las inyecciones han de realizarse “en la zona cutánea y no en profundidad”. No obstante, más adelante el Dr. Pistor inyectó medicación a más profundidad, pero siempre siguiendo el principio de “poco y pocas veces”.
La Lipomesoplastia M.S.E.©, desarrollada por el Doctor Simarro, se basa en otros principios distintos. “M” significa múltiple (se realizan muchas microinyecciones con el fin de distribuir la medicación en toda la zona afectada), “S” significa simétrica (valoraremos la simetría de la aplicación de la medicación y para ello dibujaremos las zonas a tratar sobre el paciente) y “E” significa ecoguiada, es decir se realizará una valoración previa por ecografía, sobre la profundidad a inyectar y siempre por encima de los 6 milímetros (es decir, en el tejido celular subcutáneo). Esta técnica de inyección requiere de profesionales muy entrenados con el fin de evitar complicaciones.
Existen casos y casos. Hay pacientes que tienen dolor y otras que no. Esto se debe fundamentalmente a la afectación del compartimento safeno (en unos casos el lipedema penetra en este, generando dolor y en otros no). La Lipomesoplastia ayuda significativamente a reducir el dolor, precisamente al disminuir la presencia de la grasa «dolorosa» dentro del compartimento safeno.
En caso de tener que posponer una de las citas semanales, prescribiríamos una nueva dieta posponiendo la Lipomesoplastia a otra semana, sin que ello repercutiera en la efectividad del tratamiento.
Cualquier tipo de dieta es por definición, dura. La unión de la Lipomesoplastia y la dieta es la clave del tratamiento por lo que siempre insistimos a nuestras pacientes en seguirla a rajatabla y bajo nuestra supervisión.
Por supuesto. En la cita diagnóstica el equipo médico determinará si padeces o no lipedema y las sesiones a realizar, que varían en función del grado.
El lipedema es una enfermedad hereditaria. Por lo tanto, actualmente no tiene cura, sino tratamiento. Nuestro tratamiento está enfocado a reducir el dolor, reducir peso y volumen en las zonas afectadas y sobre todo, enseñar a nuestros pacientes los mejores hábitos alimentarios. Todo ello, orientado a detener el progreso del lipedema.
La Lipomesoplastia consigue una pérdida de grasa localizada, por lo tanto, es útil para el tratamiento del lipedema, pero también para el adelgazamiento localizado, sobrepeso y obesidad.
Déjanos tu correo electrónico y te informaremos de nuestras novedades
Menú
Consúltanos sin compromiso
Madrid