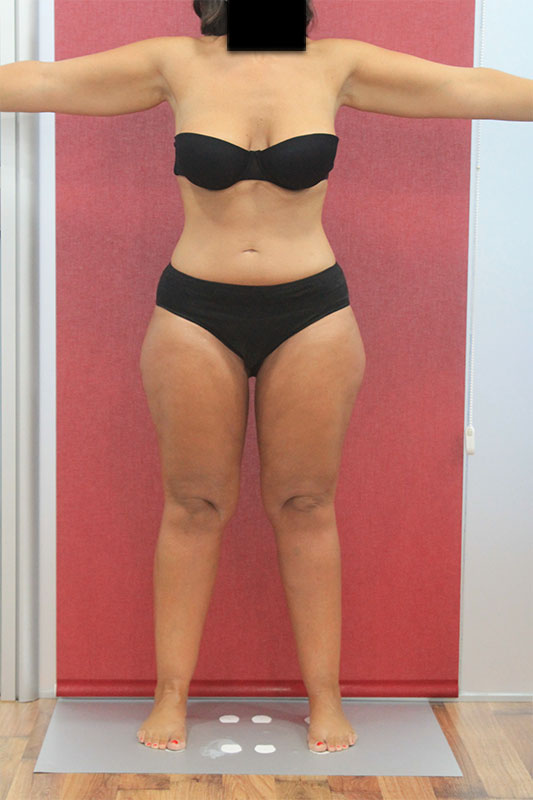
¿Notas que tus piernas aumentan en volumen, sin razón aparente? y la respuesta al uso de dietas o ejercicio físico es escasa?
Podría tratarse de lipedema. El lipedema es una enfermedad crónica del tejido graso, que afecta principalmente a las piernas, produciendo un aumento del peso y del volumen, que no responde adecuadamente al uso de planes nutricionales o al ejercicio físico.
A pesar de que la progresión de la enfermedad depende de muchos factores y no siempre se produce, de hacerlo, es habitual observar su desarrollo en los brazos, generalmente tras la menopausia.
¿Cómo saber si tengo lipedema? Si notas que tus piernas aumentan de volumen sin razón aparente y la respuesta al uso de dietas o al ejercicio físico, es limitada, podría tratarse de lipedema. Además, es muy característico sentir dolor y/o sensación de cansancio y pesadez en las piernas, especialmente durante la menstruación o en épocas de calor.
¿Observas que aparecen hematomas con mucha facilidad?
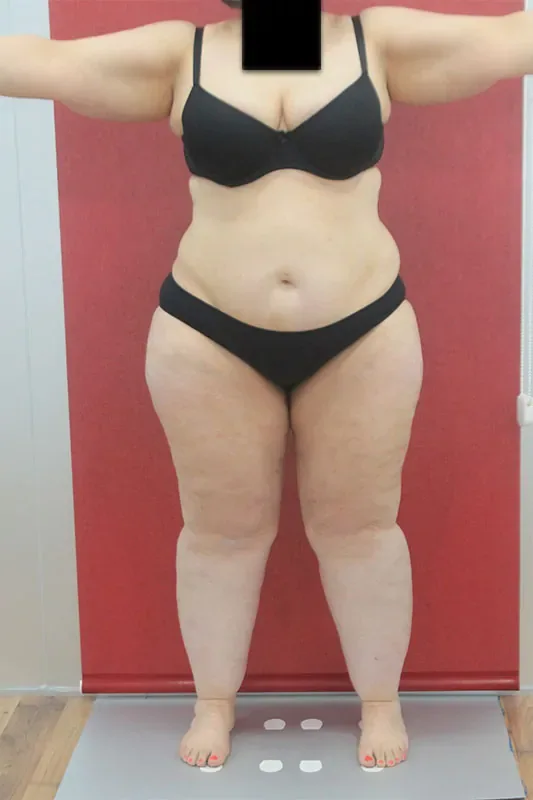
Dado el aumento retrógrado de la presión venosa, es muy frecuente la aparición de hematomas, ante mínimos traumatismos. En muchos casos, la paciente no recuerda cómo ha podido hacérselos. Otros síntomas, serían la aparición de trastornos digestivos y tiroideos, sensación de fatiga, daños articulares en la parte baja de la espalda y de las rodillas (dolor de rodillas) y trastornos de la menstruación, entre otros.
El lipedema, tiene una alta prevalencia, de en torno al 10% – 18% de las mujeres, afectando a millones de personas en todo el mundo. Sin embargo, es común, que muchas mujeres con lipedema, en su búsqueda de respuestas sobre lo que les está ocurriendo, reciban en consulta consejos poco precisos como “debes comer menos” o explicaciones del tipo “es tu complexión” e incluso que atribuyan su estado únicamente al peso. Esto ocurre principalmente, por el desconocimiento de la enfermedad, tanto a nivel medico como a nivel social, y la realización de diagnósticos erróneos.
Además, la falta de respuestas a dieta y ejercicios, y la incomprensión médica y social, podría derivar en prácticas poco saludables, como la realización de dietas extremas y sin supervisión, la práctica de ejercicio excesivo o inadecuado a su situación articular, que pueden tener un gran impacto a nivel físico y emocional.
¿Llevas buscando una solución mucho tiempo?
El lipedema es una patología, que lamentablemente no tiene cura a fecha actual, ya que es hereditaria, pero si tratamientos que pueden mejorar tu salud y tu calidad de vida, que además están orientados a mantener esta mejoría a largo plazo.
En Clínica Simarro | Instituto del Lipedema, llevamos más de 15 años diagnosticando, investigando y tratando esta patología, sin el uso de cirugía, habiendo desarrollado diagnósticos que nos permiten identificar el lipedema en sus etapas más tempranas, donde la manifestación de los síntomas es menor, y se suele confundir con celulitis o simplemente exceso de peso, y en sus etapas más avanzadas, donde podría ser confundido con otras patologías como el linfedema o la obesidad.

El lipedema es una enfermedad del tejido conjuntivo y del tejido graso, que produce un aumento del número de células grasas (adipocitos) por hiperplasia y un aumento en su tamaño (hipertrofia).
A día de hoy, el origen del lipedema sigue siendo desconocido. Sin embargo, en Clínica Simarro | Instituto del Lipedema, sostenemos la hipótesis de que se trata de una enfermedad de origen multifactorial:
Todo este proceso se desencadenaría con la aparición de los estrógenos, que, a partir de la pubertad, modifican el metabolismo de la grasa, actuando como potenciales “detonantes” en personas predispuestas genéticamente.
¿Hay desproporción entre la parte superior e inferior del cuerpo?
El lipedema suele afectar a las piernas de manera simétrica, produciendo una acumulación de tejido graso y generando una desproporción entre la parte superior e inferior del cuerpo. Además, la respuesta al uso de planes nutricionales y al ejercicio físico, podría agravar esta desproporción, al producir una disminución de peso y volumen en la zona superior, que podría no producirse con la misma intensidad en las piernas.
¿Tienes dolor, pesadez o sensibilidad al tacto en las piernas?
El lipedema puede generar dolor, sensación de cansancio y fatiga, pesadez e inflamación en las piernas, que podría acentuarse con el calor o con la menstruación.
¿Te aparecen hematomas con facilidad?
La fragilidad capilar (varices y pequeños hematomas) es frecuente incluso ante traumatismos imperceptibles.
El lipedema presenta unos síntomas muy característicos, pero su diagnóstico sigue siendo clínico, ya que no existe una prueba de laboratorio que lo confirme de manera objetiva. Esto significa que el especialista evalúa los signos y síntomas del paciente, descartando otras patologías para llegar a un diagnóstico preciso.
El lipedema suele asociarse con otras condiciones, como la inflamación crónica de bajo grado, alteraciones tiroideas, y afectaciones linfáticas y/o venosa. Por ello, un diagnóstico preciso debe de ir más allá de la exploración física de las piernas y considerar la posible presencia de patologías asociadas al lipedema.
En Clínica Simarro | Instituto del Lipedema, contamos con más de 15 años de experiencia en el estudio y el tratamiento del lipedema, habiendo desarrollado pruebas diagnósticas avanzadas que permiten detectarlo en sus fases más tempranas, cuando los síntomas aún son sutiles, y en etapas avanzadas, donde puede confundirse con obesidad u otras patologías.
El lipedema presenta unos síntomas muy característicos, pero su diagnóstico sigue siendo clínico, ya que no existe una prueba de laboratorio que lo confirme de manera objetiva. Esto significa que el especialista evalúa los signos y síntomas del paciente, descartando otras patologías para llegar a un diagnóstico preciso.
El lipedema suele asociarse con otras condiciones, como la inflamación crónica de bajo grado, alteraciones tiroideas, y afectaciones linfáticas y/o venosa. Por ello, un diagnóstico preciso debe de ir más allá de la exploración física de las piernas y considerar la posible presencia de patologías asociadas al lipedema.
En Clínica Simarro | Instituto del Lipedema, contamos con más de 15 años de experiencia en el estudio y el tratamiento del lipedema, habiendo desarrollado pruebas diagnósticas avanzadas que permiten detectarlo en sus fases más tempranas, cuando los síntomas aún son sutiles, y en etapas avanzadas, donde puede confundirse con obesidad u otras patologías.

El tejido adiposo está aumentado en nalgas y muslos.

El lipedema se extiende a las rodillas, principalmente a su cara interna.

El lipedema se extiende desde las caderas hasta los tobillos.

Se produce la afectación de brazos (y en ocasiones el antebrazo) y piernas.

Lipolinfedema. Afecta a todo el cuerpo, incluida la parte de debajo del tobillo.
Clasificación adicional según el Instituto del Lipedema:

Poco frecuente. Su afectación se produce únicamente a nivel de brazos y puede convertirse en un tipo IV.

Afecta solo a la mitad inferior de la pierna, y a menudo empieza antes de la pubertad mostrando tobillos con forma tubular. Puede transformarse en un tipo III con el transcurso del tiempo. Es el más frecuente en mujeres con lipedema y normopeso.
Clasificación de Meier-Vollrath y Schmeller 2004. Meyer-Vollrath I, Schmeller W. Lipödem – aktueller Stand, neue Perspektiven. Chapter 7 Lipedema JDDG 2004; 2: 181–6.
La piel es lisa, sin embargo, el tejido celular subcutáneo está engrosado y, cuando se palpa, se aprecian pequeños nódulos blandos no encapsulado.
Aparecen nódulos de tamaño irregular (del tamaño de entre una nuez a una manzana), sin encapsular en el tejido celular subcutáneo. Son de consistencia dura, y protruyen en la piel.
Los acúmulos de grasa son aún más grandes y deforman claramente el miembro. Suele asociarse a un lipolinfedema.
El lipedema y el linfedema son enfermedades distintas que afectan el sistema linfático y los tejidos corporales. El lipedema se caracteriza por un aumento significativo de células grasas inflamatorias, principalmente en las extremidades inferiores, que dañan la circulación linfática y venosa. Por otro lado, el linfedema implica una afectación de los conductos linfáticos que impide el retorno linfático, provocando acumulación de líquido.
Es fundamental distinguir entre estas patologías para un diagnóstico y tratamiento adecuados. El lipedema suele presentarse de manera bilateral y simétrica, afectando principalmente a mujeres desde la pubertad, mientras que el linfedema puede ser unilateral y surgir a cualquier edad, frecuentemente después de procedimientos quirúrgicos.

El lipedema, no siempre es progresivo, pero en determinados casos, su desarrollo podría avanzar. La velocidad de este posible desarrollo podría ser más lenta o más rápida, dependiendo de cada paciente, ya que existen muchos factores que podrían influir, como la predisposición genética y los hábitos de vida.
La mejor prevención es un diagnóstico temprano. Por lo tanto, ante cualquier síntoma o la existencia de antecedentes médicos en la familia, lo más recomendable es acudir a especialistas con amplia experiencia en el lipedema. Además, iniciar un tratamiento oportunamente, puede aportar múltiples beneficios, como frenar el desarrollo de la patología y prevenir la aparición de síntomas adicionales, mejorando la salud y la calidad de vida.

El lipedema es una enfermedad del tejido conjuntivo y del tejido graso de origen multifactorial. Intervienen factores genéticos, inflamatorios y hormonales que provocan una acumulación anómala de grasa resistente a la dieta y al ejercicio.
A diferencia de la obesidad, el lipedema se caracteriza por una distribución desproporcionada de la grasa, sobre todo en las piernas, acompañada de dolor, pesadez e inflamación, incluso en personas con peso normal.
El tratamiento incluye medidas conservadoras como drenaje linfático, compresión, fisioterapia y cambios nutricionales, además de técnicas médicas como lipoxiterapia o liposucción WAL, según la fase de la enfermedad.
Aunque no tiene cura definitiva, los tratamientos actuales permiten controlar los síntomas, reducir el dolor y mejorar la calidad de vida de forma notable.
Actualmente, no existe una forma comprobada de prevenir el lipedema, ya que su origen es multifactorial y está influenciado por factores hormonales, genéticos e inflamatorios. Sin embargo, hay ciertas estrategias que podrían ayudar a retrasar su aparición o reducir su progresión en personas con predisposición genética
A fecha actual, no se conoce con certeza la fisiopatología del lipedema. No obstante, en Clínica Simarro | Instituto del Lipedema, sostenemos la teoría de que el lipedema es una enfermedad hereditaria, inflamatoria y hormonal. La paciente que padece lipedema “hereda” una tendencia a que un factor inflamatorio, en este caso la hiperpermeabilidad intestinal, inflame sus células grasas (los adipocitos). Esta inflamación sería activada, por los estrógenos (hormonas femeninas) durante la pubertad, momento en el que se producen grandes cambios a nivel hormonal que afectan al tejido graso, aunque se han reportado inicios de casos de lipedema en la infancia.
A pesar de ser infrecuente, el lipedema esta descrito en varones, de acuerdo con la literatura científica. En Clínica Simarro | Instituto del Lipedema, hemos tratado a diversos varones con lipedema.
En casos de sobrepeso u obesidad, la grasa responde a la dieta y al ejercicio, reduciendo volumen de manera uniforme. En cambio, en el lipedema, debido a factores inflamatorios y hormonales, la respuesta es menor y en muchos casos muy limitada, especialmente en las piernas.
Además, el lipedema no solo implica acumulación de grasa. Puede conllevar dolor, pesadez, hinchazón y una sensación constante de piernas cansadas, síntomas que no suelen aparecer en la obesidad, excepto en casos de alta obesidad que pueden producir el llamado “Linfedema Inducido por Obesidad”, que puede confundirse con el Lipedema avanzado.
Otra diferencia clave es la distribución: mientras la obesidad afecta de manera generalizada, el lipedema se concentra en piernas y, en algunos casos, brazos, manteniendo el tronco menos afectado. El lipedema en sus inicios no afecta la mitad superior del cuerpo.
El lipedema puede dificultar el control del peso debido a la naturaleza resistente del tejido graso asociado a esta enfermedad. Además, la subinflamación crónica característica del lipedema puede alterar el metabolismo, contribuyendo al aumento de peso.
Un porcentaje significativo de mujeres con lipedema mantiene un peso normal, pero la grasa acumulada en caderas y piernas es desproporcionada, lo que puede confundirse con obesidad.
A fecha actual, los médicos más adecuados para diagnosticar el lipedema, son los médicos rehabilitadores, vasculares y los médicos de familia, que cuenten con experiencia en el diagnóstico del lipedema. Diagnosticar el lipedema, no es una tarea fácil, dado que se trata de una enfermedad poco conocida y a menudo confundida con la obesidad, con el linfedema o con otras patologías. Además, es importante señalar que un correcto diagnóstico del lipedema, no se basa en la exploración corta de las piernas, ya que debe de considerar la posible presencia de otras patologías que se dan con gran asiduidad en mujeres que padecen lipedema, como alteraciones tiroideas, hiperpermeabilidad intestinal, alergia al níquel, hiperlaxitud ligamentosa y daños linfáticos y venosos, entre otros. Por otro lado, no existen pruebas en sangre que puedan diagnosticar el lipedema, por lo que su diagnóstico se realiza de manera clínica y por exclusión, es decir, por lo que refiere la paciente, por la exploración del facultativo y mediante el descarte de otras patologías con las que pudiera guardar diferencia.
En Clínica Simarro | Instituto del Lipedema, llevamos más de 15 años investigando y tratando el lipedema sin cirugía. Nuestro diagnóstico avanzado va mucho más allá de la exploración física, permitiéndonos detectar el lipedema en todas sus fases, incluso en las más tempranas o cuando se confunde con otras patologías. Además, nos permite identificar posibles enfermedades asociadas, por lo que el diagnóstico no se remite únicamente al lipedema.
Utilizamos test clínicos, estudios antropométricos y pruebas por imagen de alta precisión (bioimpedanciometría, ecografía, elastografía y ecodoppler) para evaluar el estado del tejido graso, el sistema linfático y la circulación.
Déjanos tu correo electrónico y te informaremos de nuestras novedades
Menú
Consúltanos sin compromiso
Madrid