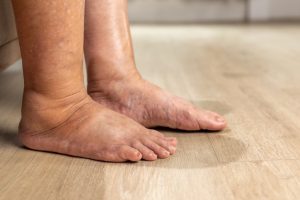
La dieta para la disbiosis intestinal es una herramienta clave para mejorar la salud digestiva y reducir la inflamación crónica de bajo grado. En el caso del lipedema, su importancia es central. En ILM Science hemos demostrado científicamente que la disbiosis intestinal y la hiperpermeabilidad intestinal constituyen el eje inflamatorio principal del lipedema y explican muchos de sus síntomas más frecuentes, como la fatiga persistente, la sensación de pesadez, el dolor y la hinchazón.
La disbiosis no es simplemente un “desequilibrio de bacterias”. Cuando la microbiota intestinal se altera, la barrera intestinal pierde eficacia y se vuelve más permeable. Esto permite el paso de sustancias proinflamatorias a la circulación, generando una subinflamación sistémica sostenida que afecta al tejido adiposo, al sistema nervioso y al metabolismo.
Por este motivo, en la práctica clínica de Clínica Simarro, la nutrición se plantea como una intervención terapéutica estructurada y no como una dieta genérica.
Dieta antiinflamatoria para la disbiosis intestinal y estilo de vida no inflamatorio
Es fundamental no confundir conceptos. En ILM Science diferenciamos claramente dos fases con objetivos distintos.
La dieta antiinflamatoria es una herramienta terapéutica temporal. Es restrictiva por definición y se utiliza durante un periodo limitado para reducir la inflamación intestinal activa, mejorar la disbiosis y favorecer la reparación de la hiperpermeabilidad intestinal. Precisamente por su carácter restrictivo, no puede ni debe mantenerse a largo plazo, ya que podría generar carencias nutricionales.
Una vez conseguida la mejoría intestinal, el objetivo cambia. Se pasa a un estilo de alimentación no inflamatorio, nutricionalmente completo y sostenible. Esta fase no busca seguir “desinflamando”, sino mantener la desinflamación lograda, evitar recaídas y permitir una relación flexible y saludable con la comida.
Qué incluir en la dieta para mejorar la disbiosis intestinal
La base de la alimentación, tanto en la fase terapéutica como en el mantenimiento, debe ser siempre la misma: alimentos reales, poco procesados y bien tolerados. Las verduras son fundamentales por su aporte de fibra, micronutrientes y compuestos bioactivos que favorecen una microbiota más diversa. Se priorizan aquellas más fáciles de digerir, ajustando cantidades según tolerancia individual.
Las proteínas de calidad (pescado, huevos, carnes magras) son esenciales para la reparación de la mucosa intestinal y el mantenimiento de la masa muscular, especialmente relevante en pacientes con lipedema.
Las grasas antiinflamatorias, como el aceite de oliva virgen extra o el pescado azul, ayudan a modular la respuesta inflamatoria y protegen la barrera intestinal. La fibra fermentable debe introducirse de forma progresiva y personalizada, ya que no todas las personas con disbiosis toleran los mismos alimentos en la misma fase.
Qué evitar cuando existe disbiosis intestinal
Existen alimentos que, consumidos de forma repetida, perpetúan la disbiosis y la inflamación intestinal. Los azúcares y harinas refinadas favorecen el crecimiento de bacterias proinflamatorias y mantienen un entorno intestinal desfavorable. Además, estimulan el craving por hidratos refinados, muy frecuente en el lipedema.
Los ultraprocesados contienen aditivos y grasas de mala calidad que alteran la microbiota y dañan la barrera intestinal. El alcohol y el consumo elevado de estimulantes irritan la mucosa intestinal y dificultan su recuperación.
Lácteos: diferenciar intolerancia de alergia (punto clave ILM Science)
Este apartado requiere una aclaración importante. La mayoría de los estudios científicos que hablan de problemas con los lácteos se centran en la alergia a la proteína de la leche, especialmente a la caseína. Sin embargo, la alergia es un proceso inmunológico y no es lo que observamos con más frecuencia en la práctica clínica del lipedema.
En ILM Science vemos principalmente intolerancia digestiva, no alergia. Y, contrariamente a lo que se asume en muchos papers, es más frecuente la intolerancia a la lactosa que la intolerancia a la caseína.
Además, muchos estudios atribuyen síntomas a la caseína cuando en realidad evalúan el consumo de leche, que contiene tanto lactosa como caseína. Esto introduce un sesgo importante. Para poder hablar con propiedad de intolerancia a la caseína, es necesario valorar alimentos que contengan caseína pero no lactosa, como los quesos curados, que durante el proceso de fermentación pierden prácticamente toda la lactosa pero mantienen la proteína.
Por eso, cuando una persona presenta síntomas con leche pero tolera el queso curado, lo más probable es que el problema sea la lactosa. Solo cuando existen síntomas claros con productos sin lactosa puede plantearse una intolerancia real a la caseína. Diferenciar alergia de intolerancia y lactosa de caseína evita restricciones innecesarias y mejora la adherencia a largo plazo.
Excepción no es recaída: cómo funciona la inflamación de verdad
Una vez alcanzada la mejoría intestinal, es importante entender que la inflamación no funciona de forma “todo o nada”, sino acumulativa. En un estilo de vida no inflamatorio, una ingesta puntual de un alimento potencialmente inflamatorio no provoca por sí sola una recaída completa.
El problema aparece cuando esa excepción se repite y se convierte en hábito. Es la frecuencia, no el evento aislado, lo que puede reactivar la disbiosis, la hiperpermeabilidad intestinal y los síntomas asociados. El intestino tolera excepciones, pero no tolera patrones inflamatorios mantenidos.
La dieta como parte de un abordaje integral del lipedema
La nutrición es un pilar esencial, pero no actúa sola. El movimiento de bajo impacto mejora la circulación y el drenaje, y los tratamientos médicos no quirúrgicos, como la lipomesoplastia M.S.E.® y la lipoxiterapia, contribuyen a mejorar el entorno inflamatorio y metabólico del tejido adiposo. Todo ello forma parte de una estrategia coordinada.
Corregir la disbiosis intestinal no es una moda ni una restricción sin sentido. Es una intervención terapéutica que permite reducir la inflamación crónica, mejorar la energía, regular la saciedad y aliviar muchos de los síntomas del lipedema.
La clave no está en vivir a dieta, sino en entender las fases, actuar cuando hay inflamación activa y después mantener un estilo de vida no inflamatorio, flexible y sostenible. Este es el enfoque ILM Science. ¡Visita Clínica Simarro!